Diagnose im Schlaflabor – Schlafen unter Beobachtung
ZULETZT Aktualisiert: 10. Juli 2025
Millionen Menschen in Deutschland leiden unter Schlafstörungen – Tendenz steigend. Die Gruppe der Erwerbstätigen ist besonders von Insomnie, der Störung des Ein- und Durchschlafens, betroffen. Permanenter Zeitdruck, Schichtarbeit oder ständige Arbeitsbelastung sind nur einige Gründe für die nächtliche Unruhe. Die Folgen sind eine verringerte Leistungsfähigkeit, Konzentrationsprobleme, Erschöpfung und Tagesmüdigkeit. Vielen Menschen helfen bereits einfache Verhaltensänderungen, um wieder zu erholsamem Schlaf zu finden. Bleibt eine Schlafstörung über längere Zeit unbehandelt, kann sie zu gesundheitlichen Problemen führen. Das Immunsystem wird geschwächt und das Risiko von Herz-Kreislauf-Erkrankungen oder Depressionen steigt. Sind die Möglichkeiten der ambulanten Behandlung von Schlaflosigkeit ausgeschöpft, rät der Arzt in letzter Instanz zu einer Untersuchung im Schlaflabor. Im Schlaflabor wird mit großem Aufwand der Schlaf analysiert.
Was ist ein Schlaflabor
Meist als Teil einer Klinik wird das Schlaflabor zu Forschungszwecken und zur Diagnose von Schlafstörungen betrieben. Dabei handelt es sich um ein oder mehrere Einzelzimmer mit angrenzendem Kontrollraum, in dem die Schlafüberwachung stattfindet. Das Einzelzimmer ist wohnlicher eingerichtet als ein klassisches Krankenzimmer, damit sich der Patient wie zu Hause fühlt und das Schlafverhalten von der räumlichen Umgebung möglichst unbeeinflusst bleibt.
Ab wann habe ich eine Schlafstörung?
Hin und wieder schläft jeder mal schlecht. Aber wann handelt es sich um eine Schlafstörung? Die Weltgesundheitsorganisation WHO hat folgende Kriterien zur Diagnose von Schlafstörungen festgelegt.

- Der Patient klagt über Einschlafstörungen oder eine schlechte Schlafqualität.
- Die Schlafprobleme treten mindestens dreimal pro Woche und einen Monat lang auf.
- Nachts ist der Patient überwiegend mit der Schlafstörung beschäftigt. Tagsüber sorgt er sich in übertriebener Weise wegen möglicher Konsequenzen der Schlafstörung.
- Die unbefriedigende Schlafdauer und/oder Schlafqualität verursacht einen deutlichen Leidensdruck oder wirkt sich störend auf die soziale und berufliche Leistungsfähigkeit aus.
Von einer Einschlafstörung spricht man, wenn der Schlafende mehr als eine halbe Stunde zum Einschlafen benötigt. Ebenso gehen Mediziner von einer Durchschlafstörung aus, wenn man nach einem Erwachen in der Nacht mehr als eine halbe Stunde zum Einschlafen braucht.
Schlafhygiene statt Schlaflabor
Eine gesunde Schlafhygiene fördert erholsamen Schlaf. Mit einfachen Verhaltensregeln können Sie Ihre Schlafhygiene verbessern:
Regelmäßigen Schlaf-Wach-Rhythmus angewöhnen
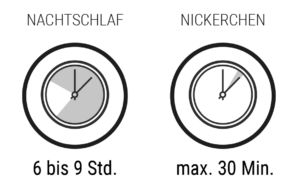
Eine gesunde Schlafhygiene manifestiert sich durch Regelmäßigkeit. Gehen Sie nach Möglichkeit immer zur gleichen Zeit ins Bett und stehen Sie morgens zur gleichen Zeit auf. Gönnen Sie Ihrem Körper ausreichend Schlaf. Eine gute Schlafhygiene beinhaltet auch ausreichend Wachphasen – schlafen Sie nicht zu kurz oder zu lang. Wenn Sie ein Nickerchen halten möchten, schlafen Sie nicht länger als eine halbe Stunde. So verschieben Sie ihren Schlafrhythmus nicht unbemerkt nach hinten.

Koffeinempfindliche: Hände weg vom Abendkaffee
Die anregende Wirkung von Koffein hält mehrere Stunden an und setzt in der Regel erst 20 Minuten nach Verzehr ein. Vor Ablauf dieses Zeitfensters kann Koffein durch eine bessere Durchblutung der relevanten Bereiche im Gehirn sogar schlaffördernd wirken.
Maß halten und ruhig hinabgleiten

Schlafhygiene beinhaltet maßvollen Umgang mit Ernährung, Bewegung und Genussmitteln. Schwere Mahlzeiten wirken sich negativ auf den Schlaf aus. Gehen Sie aber auch nicht hungrig ins Bett. Eine kleine, leichte Mahlzeit ist in Ordnung. Statt mit Leistungssport Ihren Kreislauf in den Wachmodus zu versetzen, probieren Sie es mit einem ruhigem Spaziergang oder Yoga. Leichte Bewegung am Abend kann sich positiv auf die Nachtruhe auswirken.
Richten Sie Ihr Schlafzimmer gemütlich ein – schaffen Sie einen Ort der Ruhe. Sorgen Sie für ausreichend Abdunklung gegen helles Mondlicht und vermeiden Sie Lichtquellen wie zu helle Wecker-Displays. Ein Fernseher gehört nicht ins Schlafzimmer. Legen Sie Ihr Smartphone einige Zeit vor der Nachtruhe aus der Hand. Sorgen Sie für Entspannung vor dem Zubettgehen und lassen Sie diese zur Routine werden.
Dem Schlaf auf den Grund gehen
Die Ursachen für eine Schlafstörung können vielfältig sein. In schweren Fällen mit deutlicher Beeinträchtigung der Tagesbefindlichkeit oder bei Verdacht auf eine organisch bedingte Schlafstörung, wie zum Beispiel dem Schlafapnoesyndrom, werden die Patienten an ein Schlaflabor überwiesen. Nur in einer solchen Einrichtung mit den umfangreichen diagnostischen Möglichkeiten der Polysomnographie kann die Ursache der Schlafstörung zweifelsfrei festgestellt werden. Eine Analyse des Schlafes im Schlaflabor ist auch sinnvoll bei Schlafwandeln, Einschlafzuckungen oder der Vermutung auf Fehlwahrnehmung des eigenen Schlafzustandes. Die Polysomnographie ist eine sehr gründliche medizinische Untersuchung, die unterschiedliche Messungen und Verfahren kombiniert. Sie liefert einen sehr genauen Überblick über die Körperfunktionen und Körpersignale, die Rückschlüsse auf den Schlafverlauf, die Schlaftiefe und die Schlafqualität zulassen. Die Polysomnographie, also die Diagnostik im Schlaflabor kann auf unterschiedlichen Verfahren basieren:
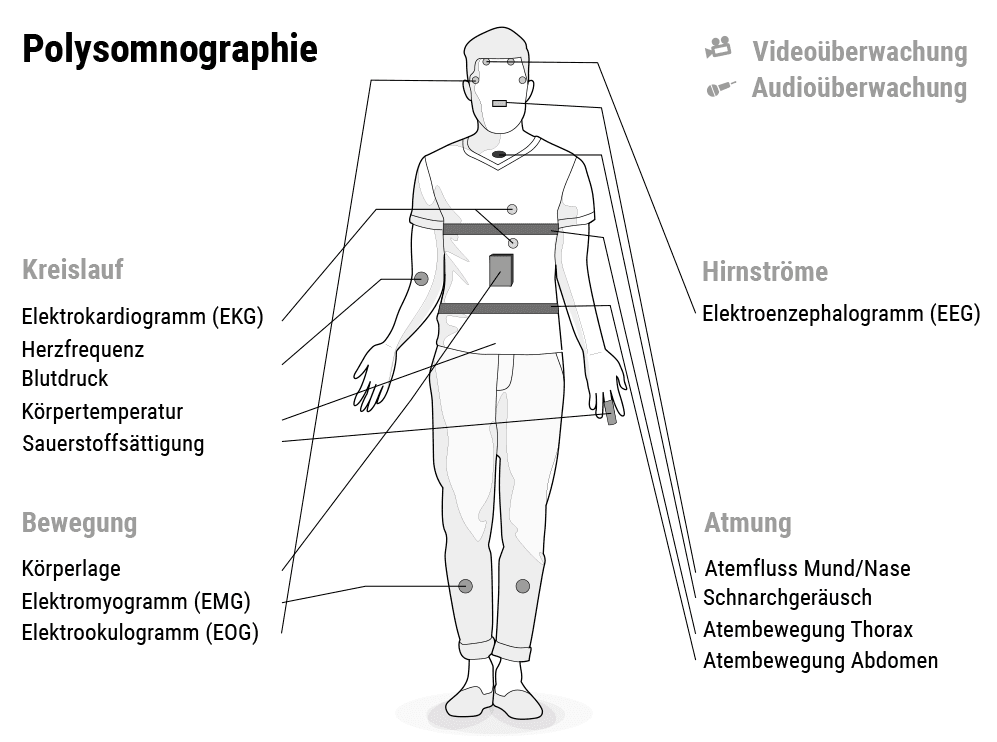
Die Hirnaktivitäten werden mit einem Elektroenzephalografen, kurz EEG, aufgezeichnet.
- Elektrokardiogramm (EKG) zur Dokumentation der elektrischen Impulse des Herzens
- Elektromyogramm (EMG) zur Anzeige der an Beinen und Kinn gemessenen elektrischen Muskelaktivität
- Elektrookulographie (EOG) misst die Augenbewegung
- Die Pulsoxymetrie ist eine nichtinvasive Messung des Sauerstoffgehalts des Blutes an Finger oder Ohr.
- Dokumentation der Atmung an Nase und Mund sowie der Atmungsbewegung an Brust und Bauch
- Messung der Körpertemperatur
- Überwachung der Körperlage und -bewegung durch Videoaufzeichnung
- Registrierung von Schnarchen oder Sprechen im Schlaf durch Tonaufnahmen
- Regelmäßige Messung des Blutdrucks
- Beobachtung des Magensäurerückfluss’
- Überwachung des Drucks der Atemmaske
Aus den gewonnenen Daten wird ein Schlafprofil, ein sogenanntes Polysomnogramm, des Patienten erstellt. Am nächsten Tag stellt der Schlafmediziner die Diagnose. Tagsüber können weitere Untersuchungen stattfinden. Eine geeignete Therapie wird in der Regel bereits in der zweiten Nacht angewendet und zur Feinabstimmung überwacht. Viele Patienten erleben im Schlaflabor ihre erste gute Nacht seit Langem.
Die kurze Geschichte des Schlaflabors

Um 1860 ließen Versuche des Mediziners Ernst Kohlschütter mit einem akustischen Wecksignal den Schluss zu, dass der Schlaf in Abhängigkeit von der Schlafdauer unterschiedlich tief ist. Damit widerlegte er die bis in die Antike zurückreichende Vorstellung, dass sich das Gehirn während des Schlafes in einem Ruhezustand befinde, der stets gleichmäßig abliefe. 1925 richtete Nathaniel Kleitman zur Erforschung des Schlafes an der Universität von Chicago in den USA das erste Schlaflabor ein. Rund 30 Jahre später verhalf die Entdeckung des REM-Schlafes durch Kleitman und seines Doktoranten Aserinsky der Schlafforschung zum Durchbruch. Aus den gewonnenen Erkenntnissen etablierte sich die Schlafmedizin. Das erste Schlaflabor zur Diagnostik und Behandlung von Schlafstörungen in Deutschland entstand 1970 in der Neurologischen Klinik des Hessischen Diakoniezentrums Hephata. Inzwischen zählt die Deutsche Gesellschaft für Schlafforschung und Schlafmedizin (DGSM) über 320 im gesamten Bundesgebiet verteilte Schlaflabore.
Was ist ein Schlaflabor?
Im Schlaflabor wird Schlafstörungen durch medizinisches Fachpersonal verschiedener Fachrichtungen auf den Grund gegangen. Die vielfältigen Ursachen spezifischer Schlafstörungen werden etwa seitens Neurologie, Psychologie, Innere Medizin, Kardiologie, Pneumologie abgeklärt. Hierfür müssen die Betroffenen eine oder mehrere Nächte unter Überwachung durch Video-, Audio- und Messgeräte für diverse Körperfunktionen im Schlaflabor schlafen.
Wie viel kostet eine Nacht im Schlaflabor?
Eine Übernachtung und Untersuchung im Schlaflabor kann mehrere hundert Euro kosten. Abhängig von der Notwendigkeit der Behandlung zahlt die Krankenkasse eine oder mehrere Nächte im Schlaflabor. Für die Kostenübernahme ist eine vorläufige Verdachtsdiagnose hilfreich, etwa Herzprobleme, Restless-Legs-Syndrom oder Schlafapnoe. Für die Erstellung der Diagnose ist es ratsam, dass Sie vorab Protokoll über die Schlaf- und Wachzeiten sowie beeinflussende Faktoren wie Ernährung und Bewegung führen.
Im Schlaflabor nicht schlafen können: begründete Angst?
Der Gedanke in einem fremden Umfeld unter Beobachtung, angeschlossen an zahlreiche Elektroden und Sensoren zu schlafen, befremdet, verängstigt oder schreckt Betroffene vom Besuch im Schlaflabor ab. Dabei ist ein Schlaflabor meist atmosphärisch angenehm eingerichtet, um das Einschlafen zu erleichtern. Das Laborzubehör und technische Geräte befinden sich häufig im Nebenzimmer.








